当院のアトピー性皮膚炎治療の特長
- 経験豊富な医師とスタッフが、日々進歩するアトピー治療の勉強を怠らずに継続し、不安や疑問にも丁寧に対応しながら、安心して治療を受けられる環境を整えています。
- 症状や生活スタイルに応じた治療プランを作成し、内服薬や外用薬、紫外線治療などを最適に組み合わせて治療しています。
- 重症のアトピー性皮膚炎には必要に応じて大学病院や基幹病院と連携しながら各種抗体治療薬を適切に使用し、全身治療を行います。

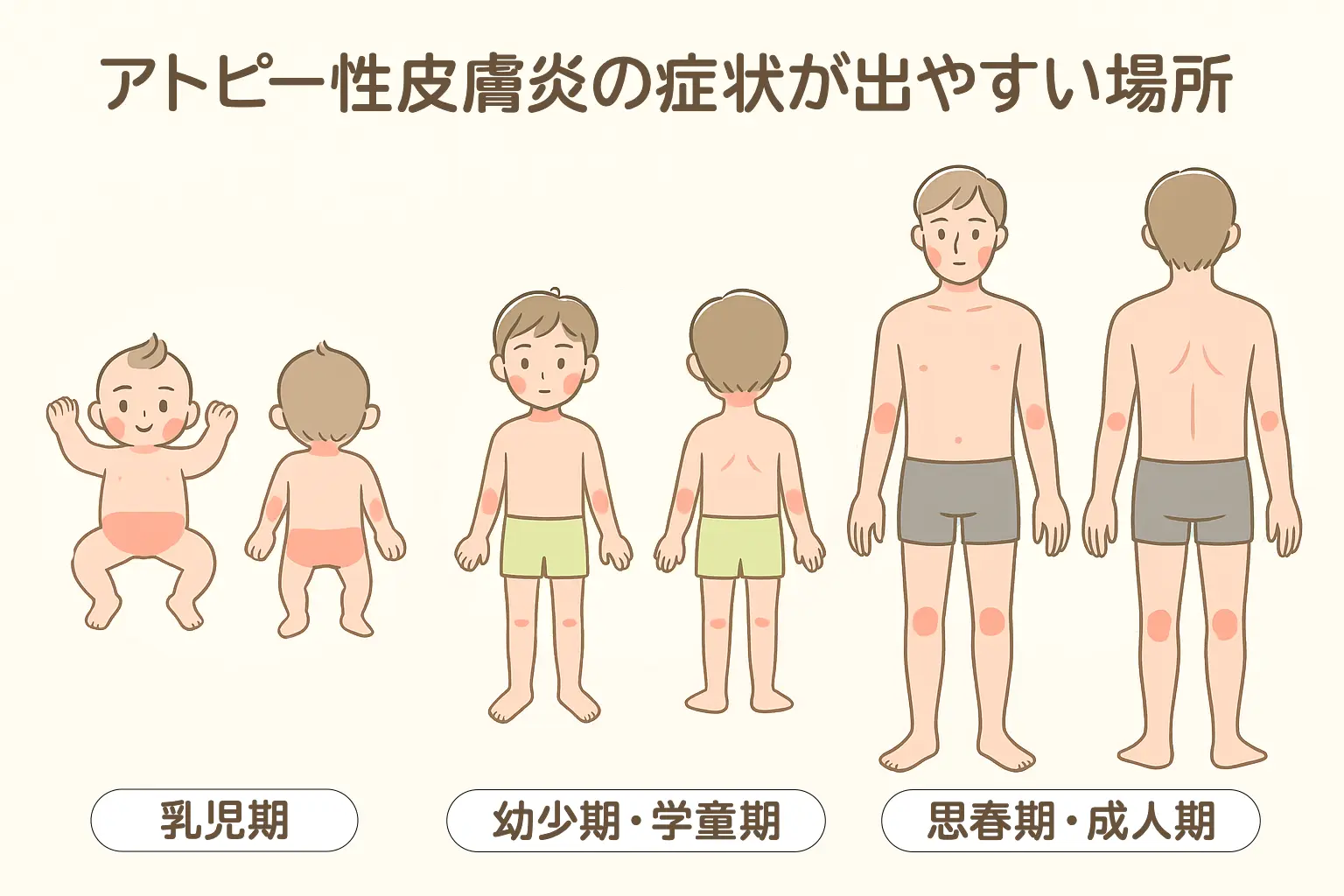
生後数ヵ月から湿疹がみられます。主に口まわりや頬、頭部や髪の生え際にジクジクした湿潤型の湿疹が生じ、他に首まわりや背中、おむつまわりにも症状が出ることがあります。離乳食開始期にあたる生後6ヵ月頃に湿疹がピークとなることが多く、それを過ぎると改善していき、1歳頃になると顔面の湿疹が徐々に消失します。1歳半~2歳頃に症状がいったん落ち着く場合が多いです。
肘や膝の関節の内側、首まわりなどを中心に湿疹が生じ、全身の乾燥が始まります。耳のつけ根が切れて赤くカサカサする症状(耳切れ)がみられることもあります。食物アレルギーが関与している場合があります。最も多いタイプのアトピー性皮膚炎です。
乳児期や幼児期にいったんアトピー性皮膚炎が落ち着いていた方が20歳前後から悪化したり、乳幼児の頃には症状がなかった方が20歳を超えてから発症したりします。成人の場合は食物アレルギーが関与することはほとんどありませんが、花粉やハウスダスト、ダニなどのアレルギーが原因で増悪することがあります。学童期以前の湿潤型の湿疹とは違い、思春期以降は身体の広範囲にわたって乾燥型の皮膚炎を起こします。頭皮に大量のフケが出る場合も多いです。
アトピー性皮膚炎には、アトピー素因や皮膚のバリア機能の低下、環境要因などの原因が複合的に関与しています。
アトピー性皮膚炎の患者さんの多くがアトピー素因を持ちます。アトピー素因とは、両親のどちらかが気管支喘息やアレルギー性鼻炎、結膜炎、アトピー性皮膚炎などのアレルギー疾患を持っていたり、身体がアレルギー反応に関与するIgE抗体を作りやすい体質であったりすることをいいます。IgE抗体は皮膚の炎症やかゆみの原因になります。
皮膚の一番外側にある角層は、外からの異物の侵入や水分の蒸発による皮膚の乾燥を防ぐ機能を持っています。アトピー性皮膚炎の患者さんはこの角層の主成分であるセラミドが少ないため、角層の機能異常によって皮膚のバリア機能と水分を保持する能力が低下してしまい、外からの異物が容易に皮膚の中まで入りやすくなったり乾燥肌になったりします。乾燥肌を放っておくと湿疹やかゆみが悪化してしまうため、皮膚の保湿が重要になります。
前述したように、アトピー性皮膚炎の患者さんは乾燥肌のため、外からの刺激が皮膚の内部に到達しやすくなっています。そして、それらの刺激をもたらすさまざまな環境要因が、アトピー性皮膚炎の原因の一つになっているといわれています。患者さんの年齢によっても異なりますが、ダニやハウスダスト、食物、汗、乾燥、掻破(かくこと)、物理化学的刺激、ストレスなどが環境要因になると知られています。
当院では、アトピー性皮膚炎の症状を悪化させる環境要因を特定するため、39項目のアレルギー検査が一度の採血で行える「View39」という血液検査を提供しています。アレルギー症状があると医師が認めた場合は保険が適用される、とても人気のある検査です。
アトピー性皮膚炎の治療では、外用薬や内服薬、光線治療や抗体療法などが用いられます。
アトピー性皮膚炎の治療で使用される外用薬には、下記のようなものがあります。
内服薬は、抗アレルギー薬を中心に、症状に応じて漢方薬なども加えつつ、外用薬と合わせて処方することが多いです。
抗体療法は、これまでにお話した治療方法で効果がみられない重症の場合に検討されます。従来の治療方法は皮膚のバリア機能が低下したり、炎症反応が進んだりした症状を外用薬や内服薬で抑制するための治療ですが、抗体療法は炎症が引き起こされる仕組みを根本から抑制する治療です。重症のアトピー性皮膚炎は大学病院や基幹病院との連携により治療をすすめていくことも重要と考えております。
アトピー性皮膚炎の治療では、症状があるときだけでなく、症状が落ち着いているときでも日常的に保湿を行い、皮膚を乾燥から守ることが重要です。保湿剤によるスキンケアをしっかりと行い、皮膚のバリア機能を保持するようにしましょう。
(参考文献)
日本皮膚科学会 「アトピー性皮膚炎診療ガイドライン 2024」